纖維發育不全(fibrous dysplasia),是一種相對而言比較常見的腫瘤,大多好發在成年人身上。腫瘤的主要問題在於骨頭內正常的骨頭,被不正常的纖維組織與不成熟的骨組織所替代掉。而造成骨頭的結構較『軟』。纖維發育不全大多是偶然被發現的,且除非腫瘤較大,不然大多數是追蹤即可,不需手術治療。
中文:無
英文:fibrous osteodystrophy, osteodystrophia fibrosa, and osteitis fibrosa disseminata
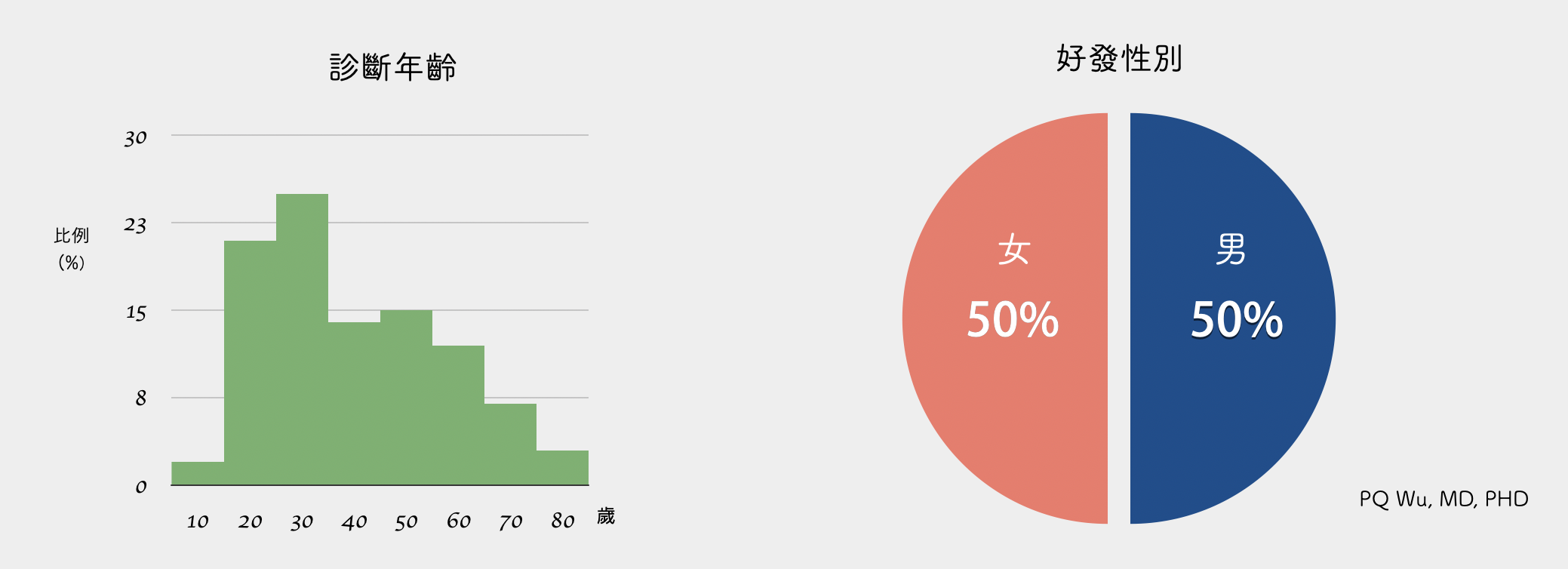
大多數的纖維發育不全之病患大多無症狀,可能在比較激烈的運動時,患部會有一點不舒服。大多數腫瘤的發現,是因為身體檢查或是因為其他問題照了一張X光片後,所偶然發現。通常被發現的年齡介於20~30歲之間。但若是腫瘤使長在身體負重較重之區域,例如髖關節附近,則病患可能會發生運動時疼痛之症狀,而前來就醫。
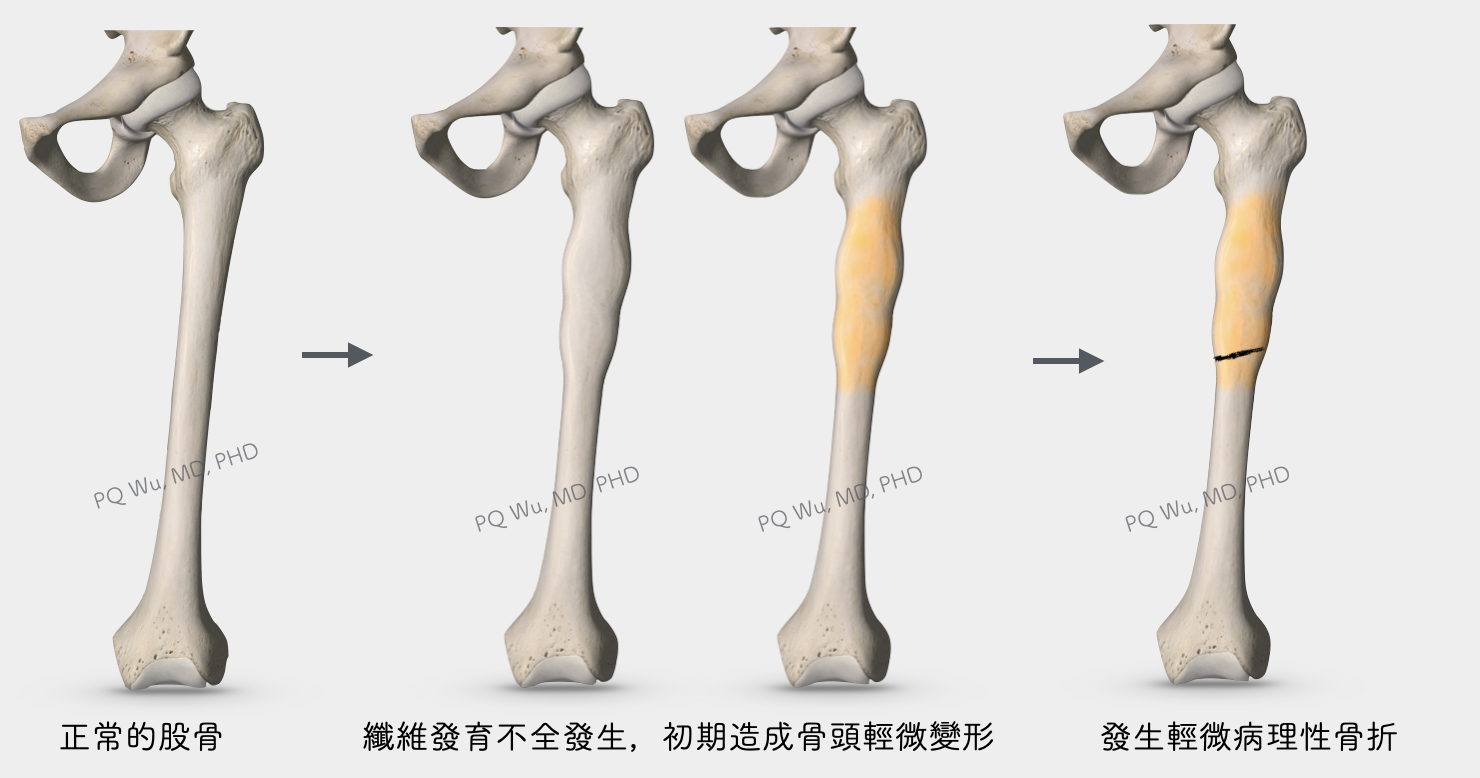
或是少數情況,當腫瘤侵犯之範圍比較廣時,會造成患部的局部腫脹與變形,更嚴重時,甚至會併發病理性骨折。
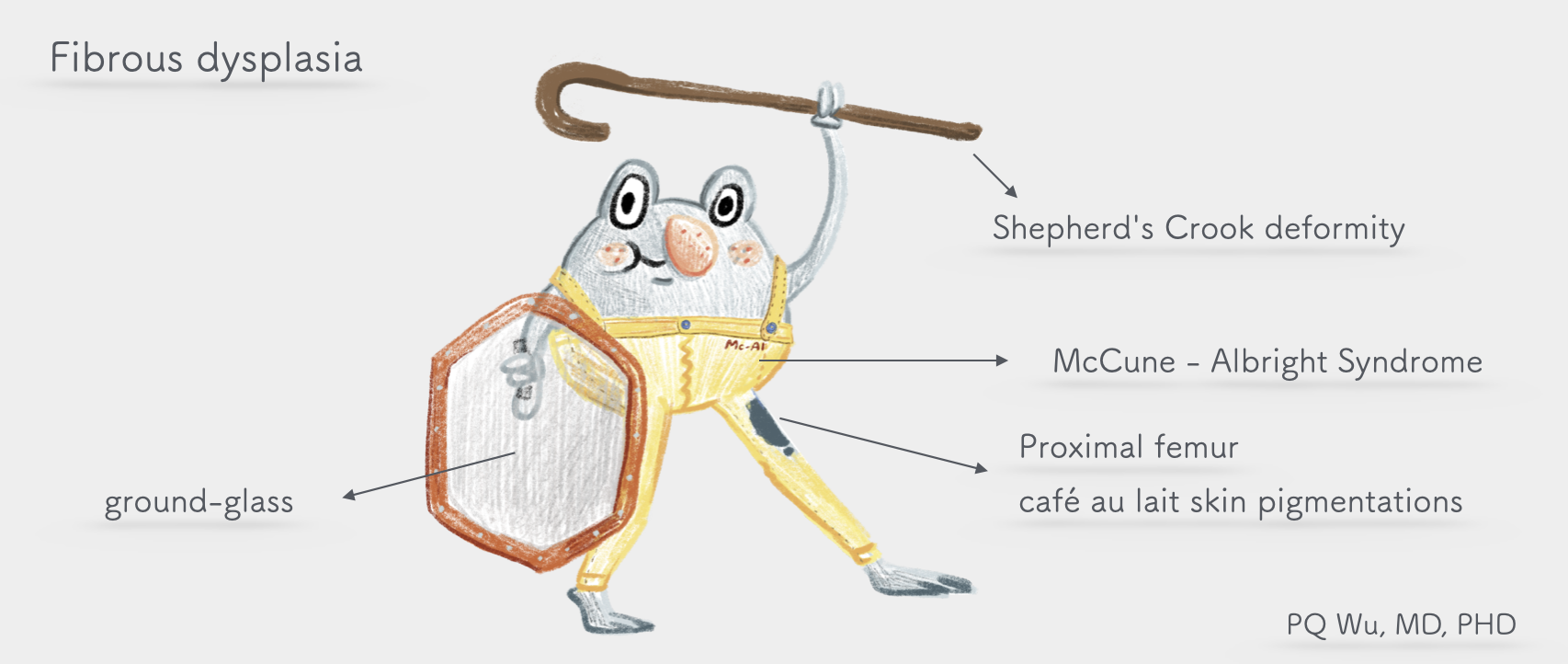
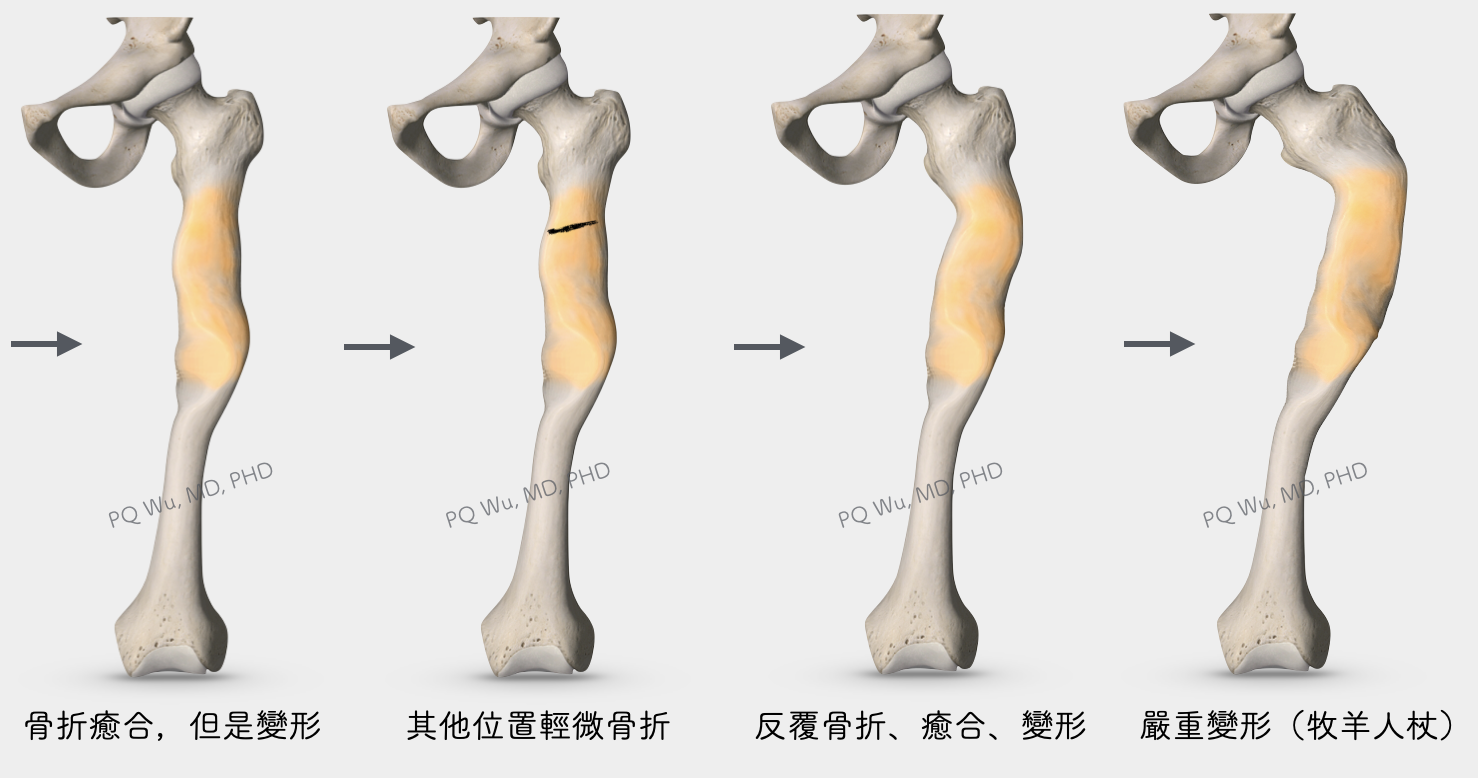
纖維發育不全的骨折,相較於其他腫瘤有一個不同的特性,因為其侵犯處骨頭成分較軟,所以骨折時通常不會整個斷掉,而是像折竹筷子一般,藕斷絲連。這時病患可能會疼痛個幾週,之後慢慢減緩。但是在骨折的部分,會因為負重的關係產生變形。多次的這種骨折、癒合與變形的過程發生後,慢慢病患的腳就會越來越彎,像是一把牧羊人的拐杖,即醫學上所謂的『牧羊人杖變形』(Shepherd's Crook deformity )。
纖維發育不全是常見的良性骨腫瘤。因為大多數並無症狀,與我們和平共處而沒有就醫診斷,因此發生的正確比例無法估算,但粗估大約佔良性骨腫瘤中的7%。就台北榮總骨骼治療研究中心而言,一個月的門診,大約可以新診斷出10~15位病患。
纖維發育不全發生在男性與女性的比率差不多。年齡多發生於20至40歲的成年人身上。
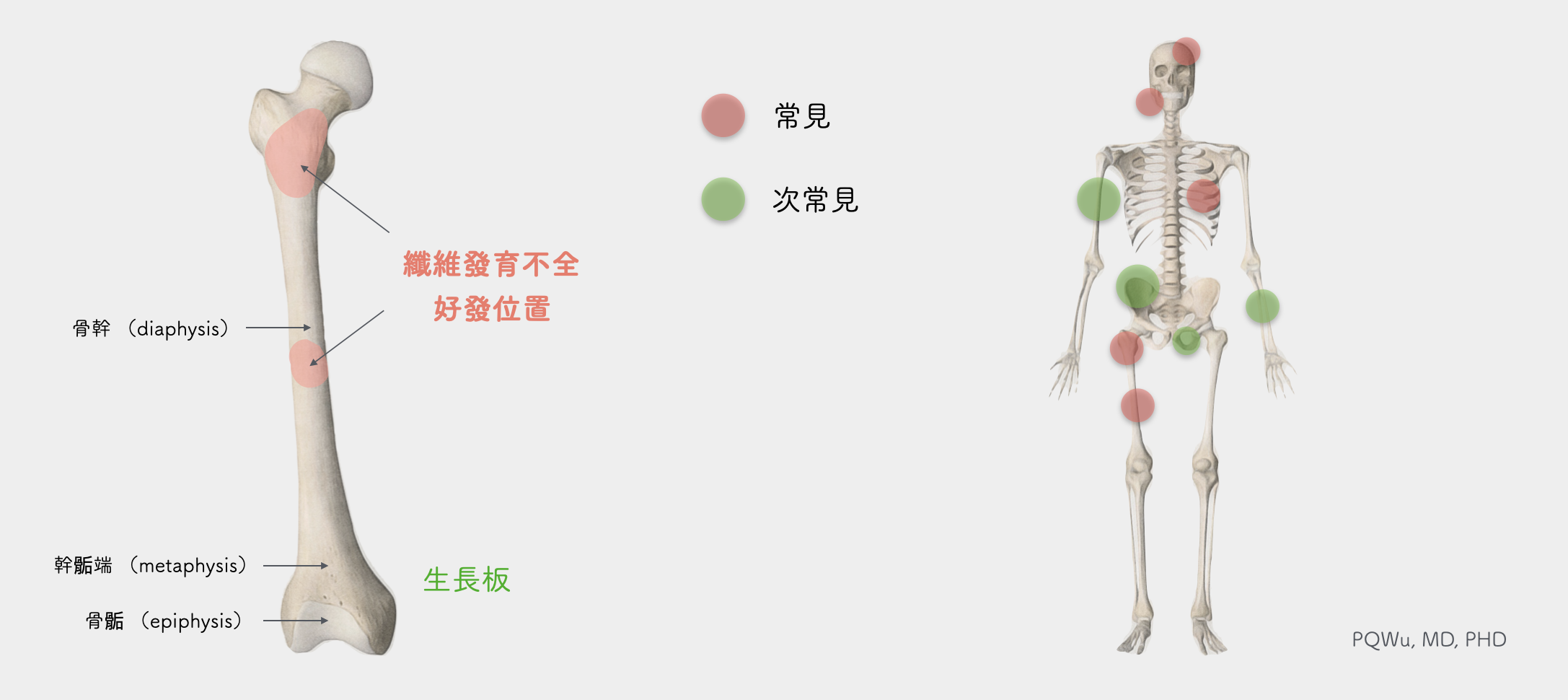
人體許多骨頭均有可能發生纖維發育不全,而發生機率最高的部分為近端股骨(proximal femur)、脛骨(tibia)、肋骨(rib)與頭骨(skull)。長在肋骨或是頭骨之纖維發育不全,大致沒有症狀。若是長在近端股骨,因為是需要受力的骨頭,所以病患輕則覺得活動時使不上力,重則會發生疼不與輕微的骨折、變形。
大多數的纖維發育不全會從骨頭的中心處長出,大多位在幹骺端(metaphysis)與骨幹(diaphysis),較少欺犯到骨骺(epiphysis)與關節面。醫學上,我們將骨頭分為骨骺(epiphysis)、幹骺端(metaphysis)與骨幹(diaphysis)。大多數的骨腫瘤多發生在 幹骺端。(按:『骺』的正確唸法為 『ㄏㄡˊ』,但臨床上我們習慣唸『ㄍㄡˋ』)
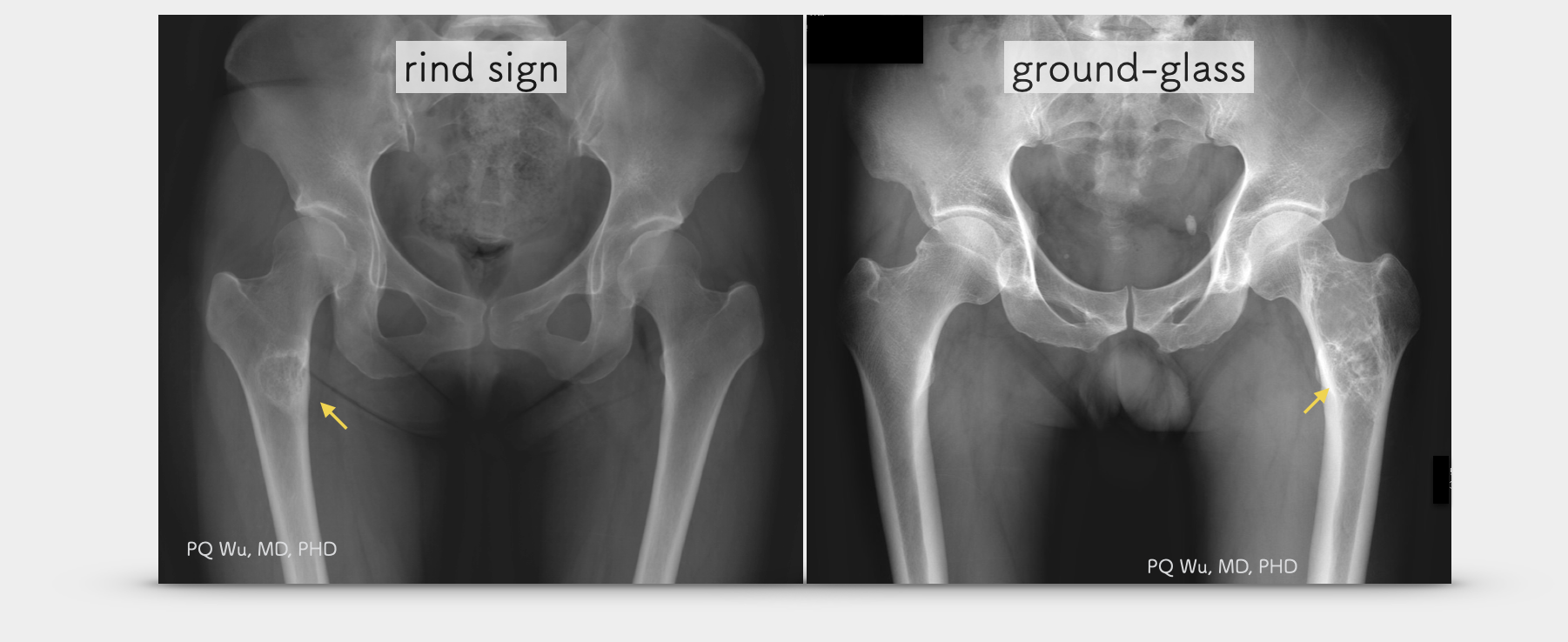
纖維發育不全是由骨頭內不正常的纖維組織(fibrous tissue)與骨組織(osseous tissue)增生所產生。因此其X光片下之表現,與這些纖維組織與骨組織的成份比例有關。若是纖維成份比較多,則會表現出較高的放射線透射性(radiolucency),而產生我們稱之為毛玻璃(ground-glass)的表現。反之,若是骨組織成份比較多,則會表現出較高的骨硬化性(sclerotic), 或是腫瘤周圍出現一圈硬化性骨(骨殼,rind sign)。纖維發育不全的核磁共振表現比較不一致,有時與一般腫瘤相同,會呈現T1低訊號,T2高訊號,但有時卻又是T1與T2均為低訊號。但是一般而言,核磁共振對於纖維發育不全的診斷而言並不見得相當需要,因為纖維發育不全之X光片下之表現有相當的獨特性,所以通常有經驗的醫師並不一定需要核磁共振便可以診斷。
談到纖維發育不全的形成原因,就一定談到 Johns Hopkins 的 Dr. Schwindinger、Dr. Francomano 與 Dr. Levine 於1992年在 Genetics 登出的研究報告。這篇研究中將一位53歲之多發性纖維發育不全的病患做了基因分析。他們發現這位病患中,有一個掌管細胞膜上 G蛋白(G protein)的基因發生了突變,造成 adenylyl cyclase的活性增加,而導致後續的種種骨頭、皮膚斑點與內分泌的問題。而這個基因後來被命名為GNAS1 gene。目前科學的證據認為這個基因的突變,是一種合子後突變(postzygotic mutation)(如果我們用國語說,就是說這個突變是我們自己本身所造成的,不是我們爸媽遺傳給我們,也不會遺傳到下一代!)
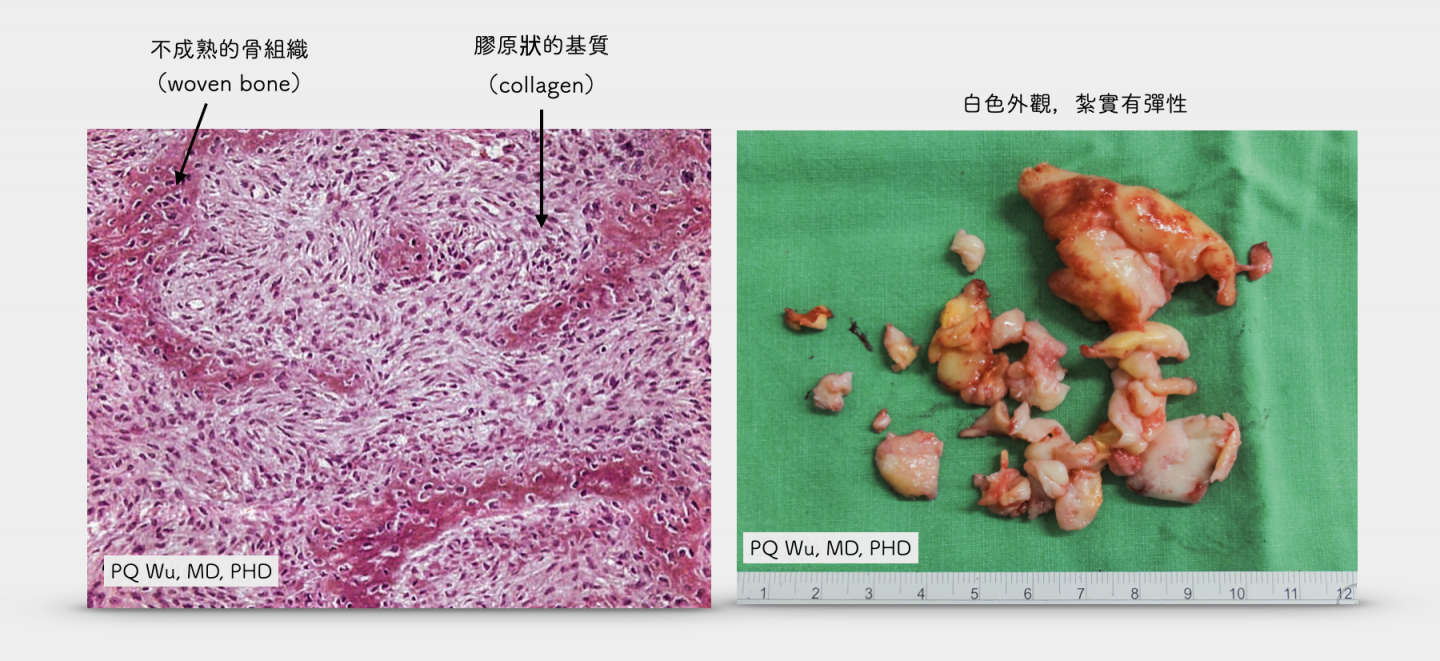
纖維發育不全看起來為像是『干貝』一般,比較紮實有彈性。顯微鏡下的觀察可以見到許多纖維母細胞(fibroblast)產生許多膠原狀(collagen)的基質。而在這些膠原狀基質之中,會不規則的散布著許多不成熟的骨組織(woven bone)。因為這些骨組織並不像我們正常組織一般,排列規則且有正常的骨化能力,因此無法提供足夠的負重能力。也因此,若是腫瘤較大,則會因為骨頭『較軟』而發生病理性骨折。
大約四分之一的纖維發育不全是多發性的!
by PQ Wu
大約有20-30%的纖維發育不全為多發性。若多發性纖維發育不全合併其他內科疾病,我們稱為McCune-Albright Syndrome。這個疾病名稱,是在1937年由美國Johns Hopkins 的小兒科醫生Dr. Donovan McCune與內分泌學醫師Dr. Fuller Albright 所共同命名的。他們發現病患有共同的三個病徵,第一為皮膚發生斑點(skin pigmentation),第二為骨頭結構異常(bone development),第三為內分泌異常(endocrine secretions)。McCune-Albright Syndrome的發生率並不高,一般估計大約是十萬之一至百萬之一。
目前對於McCune-Albright Syndrome的定義,是必須符合下列三樣條件(the classic triad):
1. 多發性骨纖維發育不全(polyostotic fibrous dysplasia)
2. 咖啡斑紋皮膚色素(café au lait skin pigmentations)
3. 內分泌功能異常增加(hyperfunction in the endocrine system):性早熟(precocious puberty),或是其他例如腦下垂腺體、腎上腺與甲狀線的問題。
我們也可以選擇做基因測試來檢驗是否有GNAS1基因的變異來確訂診斷,但是原則上需花不少錢,並且臨床意義不高,所以並不是一個檢查常規。前面有提到,纖維發育不全為一種合子後突變(postzygotic mutation),因此若這些突變的細胞在胚胎發育之越早期發生突變,則會使突變的細胞擴散分布的越廣,而造成以後個體更大的影響。這也是為何纖維發育不全在每位病患的身體表現,從幾乎完全沒症狀,到病理性骨折,甚至到內分泌功能異常均有的原因。但是即使比較嚴重的McCune-Albright syndrome的病患,基本上癒後都不錯,雖然目前沒有完全治癒的方法,但是對於其造成的身體問題,均可以使用藥物來控制。
纖維發育不全,幾乎不會有惡性轉變的可能!
by PQ Wu
單純的纖維發育不全轉變為惡性的機會,不到 1%。幾乎不會有惡性轉變的可能。但若是在多發性纖維發育合併內分泌問題之病患(McCune-Albright Syndrome),則會有百分之一的機會轉為惡性。而轉為惡性造成之影響因子,根據1999年法國 Dr. Blanco的研究,可能與較高的生長激素分泌有關。

大多數的纖維發育不全大是不需要手術治療。但是一般若是腫瘤位置位在近端股骨(髖關節附近),且範圍比較大、骨頭結構變比較空洞,容易造成病理性骨折時,此時建議手術治療,以避免後續的併發症出現。手術的步驟包括病灶內的腫瘤切除與骨移植兩個步驟。這些步驟,我分別於下面文章中詳述,大家可以點下方的連結進入。
手術之後,需定期門診追蹤檢查。醫師會依您骨頭復原的程度來決定可以踩幾分力與何時可以放掉拐杖。等待完全復原後,也別忘了纖維發育不全還是有復發與再發生的機會,仍須定期X光檢查,一旦有問題時,才能早期發現並治療。


